Reporte decaso clínico: comportamientos de progresión del queratocono, interacción con LASIK y lentes de contacto RGP
![]() L.O. JUAN MANUEL FLORES BARRIOS. 3309890 UNAM.
L.O. JUAN MANUEL FLORES BARRIOS. 3309890 UNAM.
L.O. FAUSTO MIGUEL RANGEL ROSAS. 9333545 IPN.
Resumen
El queratocono es una ectasia no inflamatoria del espesor estromal corneal, el cual provoca adelgazamiento y protusión del área central o paracentral de la córnea, causando baja de la agudeza visual por aumento de la miopía y/o astigmatismo regular o irregular y que, finalmente, puede desarrollar opacidades corneales. El cambio biomecánico implicado en el queratocono es un valor bajo en el factor de resistencia corneal. Las aberraciones de alto orden pueden ser un parámetro para clasificar al queratocono. Usando indicadores topográficos cuantitativos, se puede medir el comportamiento de progresión del queratocono. Los L.C. RGP multicurvos pueden ser factor para disminuir la evolución de la ectasia. Este reporte de caso clínico describe la adaptación de lentes de contacto RGP en un paciente con queratocono central en ojo derecho, cirugía refractiva LASIK con pronóstico de queratoplastia y queratocono subclínico en ojo izquierdo, logrando mejorar su agudeza visual significativamente.
Introducción
En la actualidad, uno de los tratamientos para corregir problemas refractivos es la cirugía LASIK, la cual cambia la forma de la cónea, con el fin de mejorar la visión y reducir la dependencia de una persona el uso de los anteojos o lentes de contacto. Consiste en crear un colgajo de epitelio corneal, el cual se desprende para que el láser excímero pueda reformar el estroma corneal, una vez corregida la forma, el cirujano reposiciona el colgajo sanando la córnea por si sola. 1
El queratocono (QC) es una distrofia de la córnea, progresivo, bilateral- asimétrico, que se caracteriza por un adelgazamiento del espesor corneal, que provoca protusión del área central o paracentral. Es un transtorno no inflamatorio que causa disminución de la agudeza visual por aumento de la miopía y/o astigmatismo regular o irregular y que, finalmente, puede causar opacidades y pérdida corneal. Se inicia alrededor de la pubertad, es impredecible en su progresión aunque puede estabilizarse en cualquier momento. No tiene predominancia respecto a sexo o raza y la etiología no está definida.
Es relativamente frecuente, con una incidencia de 1/2000 habitantes, y su prevalencia se ha estimado en un rango bastante amplio que va desde 50 a 230 pacientes por cada 100 000 habitantes. 2
El diagnóstico se determina por el aspecto de las sombras esquiascópicas, de las miras queratométricas, la curvatura anormalmente cerrada de sus radios, la presencia de estrías en el estroma, aumento de los nervios corneales, la presencia del anillo de Fleischer, paquimetría disminuida en la zona afectada y en la información topográfica mediante el fotovideoqueratoscopio.
Existen gran variedad de topógrafos que sólo analizan la superficie anterior de la córnea (videoqueratógrafos), y los que analizan también la superficie psoterior, que muestran la superficie corneal mediante diferentes tipos de mapas como son: de curvatura o axial, tangencial o meridional, de elevación y refractivo. 4
Los lentes de contacto RGP, son la mejor indicación para el tratamiento del queratocono, sabiendo que mediante su adaptación se produce la corrección de la irregularidad en la superficie cónica de la córnea, sustituyéndose por una superficie óptica regular.5 Existen diferentes diseño de lentes de contacto RGP para tratar el queratocono como los esféricos, asféricos, tricurvos, multicurvos, esclerales y los combinados con blandos tales como el sistema piggy back y los híbridos.
La queratoplastia es el tratamiento indicado para queratocono de grado avanzado, donde las condiciones corneales no permiten mejorar la función visual, puede ser de grosor parcial y se denomina transplante corneal lamenar o de espesor total y se llama queratoplastia penetrante. Consiste en remover la parte central de la córnea dañada y reemplazarla con una córnea transparente obtenida de un ojo donado.
Dentro de las clasificaciones del QC existe el subclínico, en sus inicios, clínicamente pasa inadvertido, debido a la ausencia de sintomatología, con buena agudeza visual, refractivamente astigmatismo miópico y ejes ligeramente oblicuos, de ahí su nombre de subclínico. Otras denominaciones pueden ser queratocono de baja expresión, sutil, incipiente, frustro o frustre. Normalmente, no evoluciona y se mantiene estable por un periodo de aproximadamente diez años; sin embargo, puede presentar un cambio abrupto en la curvatura corneal, que no evoluciona a otros estadios y que se evidencia al presentar disminución de la agudeza visual.7
Caso clínico
aciente de 36 años de edad, masculino de raza blanca, se presentó a consulta en octubre de 2014, refiriendo baja visión de OD. Informó que por las noches tiene dificultad para manejar su automóvil, notando esta situación de manera aguda en los últimos seis meses. Su último examen visual fue en 2012. Presenta topografías de ambos ojos de los años 2004 y 2012 (ORBSCAN y mapa de elevación BFS), en la primera se observa queratocono central en ojo derecho con queratometrías de 44.0/52.0 D y paquimetría central de 469 micras, en ojo izquierdo se observa una diferenciación incipiente entre la córnea central y periférica, con lecturas queratométricas de 42.1/43.5 D y paquimetría central de 539 micras. En ese año y bajo esas condiciones corneales, le realizaron cirugía refractiva LASIK solamente en ojo derecho. En la topografía del 2012 se observa progresión del queratocono central del ojo derecho teniendo lecturas queratométricas de 53.2/62.1 D y paquimetría central de 414 micras, en ojo izquierdo la diferencia entre la zona central y periférica de la córnea es más evidente, con queratometrías de 42.2/43.3 D y paquimetría central disminuida de 514 micras, sugiriendo un proceso de debilitamiento en la estructura corneal.
Para obtener datos recientes de las condiciones corneales del paciente, se le realizó topografía (ORBSCAN y mapa de elevación BFS), revelando los siguientes datos: ojo derecho 55.4/63.6 D y paquimetría central de 391 micras, y en ojo izquierdo 42.1/43.0 y paquimetría central de 507 micras.
Comparando los datos topográficos del paciente de los años 2004 al 2014 de ambos ojos, es notorio que el queratocono central del ojo derecho tiene progresión aún, y en el ojo izquierdo de acuerdo con sus valores queratométricos, muestran que la córnea se aplana ligeramente y tiene disminución paquimétrica central de 7 micras, lo que está sugiriendo un comportamiento de debilitamiento en la estructura corneal, siendo entonces un queratocono subclínico al momento. Se confirma de esta manera la bilateralidad, la asimetría y la progresión del QC.
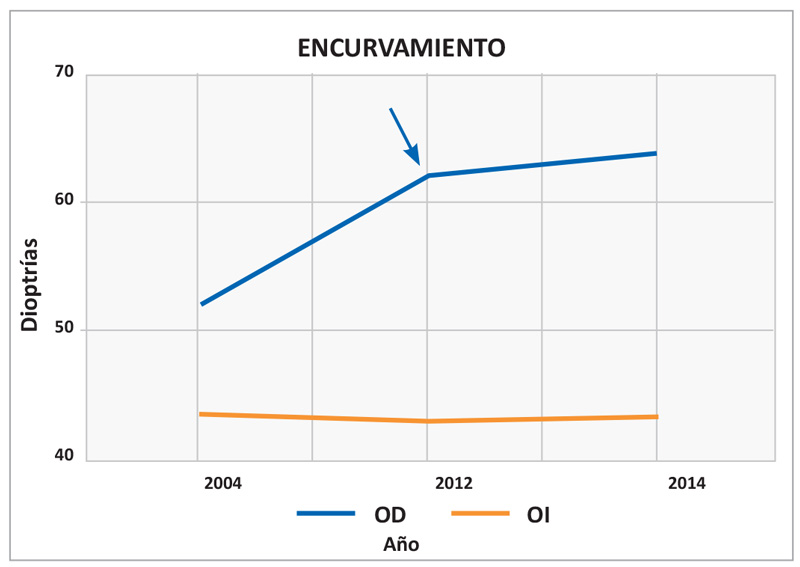
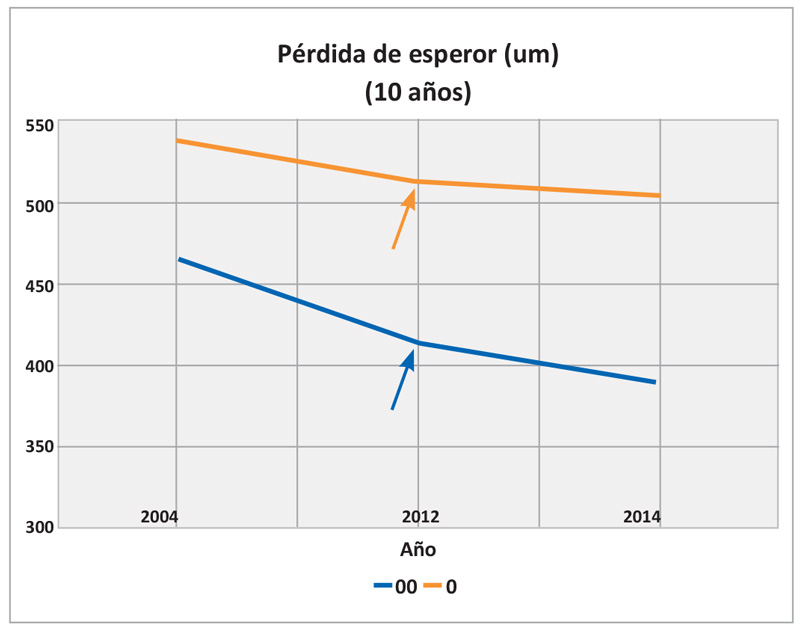
En este caso, en particular, se realizó el análisis por medio de gráficas en los temas de encurvamiento y pérdida de espesor de cada córnea, mediante la metodología de aproximaciones matemáticas, tomando en cuenta los valores queratométricos y paquímetricos basados en las topografías (ORBSCAN II BFS), de los años 2004(1), 2012(2) y 2014(3), estimando el periodo de tiempo de 10 años. Para encurvamiento se sumaron los valores queratométricos del meridiano más curvo y el resultado se dividió entre 10 para que la cifra resultante correspondiera al promedio de un año.
Promedio Anual Encurvamiento (PAE)= K(1)+K(2)+K(3)/10
Para calcular el promedio de espesor perdido de cada córnea, se sumaron los valores de paquimetría central de las topografías correspondientes a los mismos años y el resultado se dividió entre 10.
Promedio Anual de Pérdida de Espesor (PAPE)= Pc(1)+Pc(2)+Pc(3)/10
Dichos promedios se calcularon con el objetivo de entender la diferencia de comportamientos entre los queratoconos del paciente. También, se puede utilizar esta fórmula para promediar en diferentes periodos de tiempo y para predictibilidad, siendo la cifra correspondiente a éste una variable.
En cuanto al encurvamiento se encontró, que la córnea del ojo derecho tiene una tendencia ascendente donde la interacción del LASIK se muestra en esta situación, del año 2004 al 2012, con un ligero cambio de comportamiento en este punto, pero continua progresando hacia el 2014, mientras que en la córnea del ojo izquierdo la tendencia es a aplanarse ligeramente (Gráfica 1).
La pérdida de espesor en la córnea derecha es proporcional a su comportamiento de encurvamiento, marcándose también la interacción del LASIK del año 2004 al 2012 por la ablación, así como el cambio ligero hacia el 2014 pero con tendencia a seguir el déficit paquimétrico. En la córnea izquierda es más evidente la pérdida de espesor que el aplanamiento en el proceso de debilidad estructural por la que está pasando (Gráfica 2).
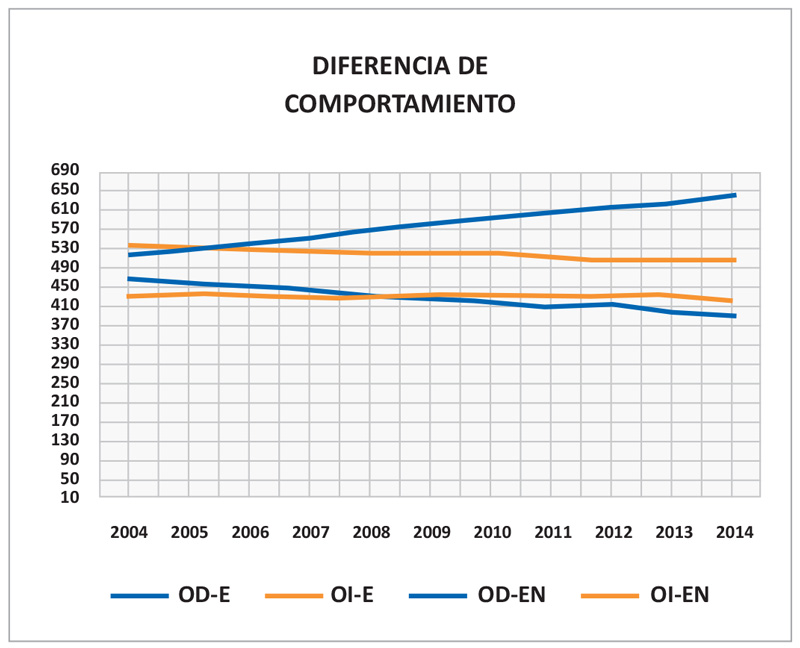
Con estos datos se diferencian los comportamientos de los queratoconos del paciente, comprobándose la bilateralidad, la asimetría y la progresión del queratocono. (Gráfica 3).
El promedio anual de encurvamiento de la córnea derecha es de 1.16 D, mientras que la disminución de espesor es de 7.8 micras, en el ojo izquierdo el aplanamiento es de 0.025 D con adelgazamiento de 3.2 micras.
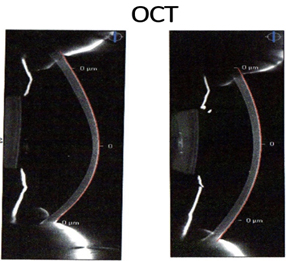
Con la imagen de OCT, se puede apreciar lo descrito en el análisis de las gráficas en cuanto a la diferencia de espesores y protuberancias. También se puede observar la interacción del LASIK al cambiar la forma clásica cónica del queratocono en el ojo derecho, dicha forma cónica causa aberración esférica y en coma en los estadíos más avanzados de queratocono, esta última supera hasta 2.7 veces a la aberración esférica que acompaña en todos los estadíos a la patología corneal. 9 Entonces, se puede esperar que los valores de la aberración en coma y esférica estén alterados.
 Los lentes de contacto permeables a los gases RGP, son la mejor indicación para el tratamiento del queratocono avanzado, sabiendo que mediante su adaptación se produce la corrección de la irregularidad en la superficie cónica de la córnea, sustituyéndose por una superficie óptica regular. 5
Los lentes de contacto permeables a los gases RGP, son la mejor indicación para el tratamiento del queratocono avanzado, sabiendo que mediante su adaptación se produce la corrección de la irregularidad en la superficie cónica de la córnea, sustituyéndose por una superficie óptica regular. 5
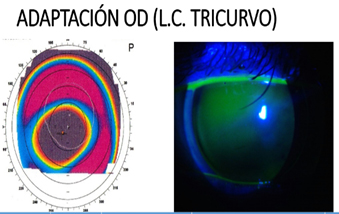
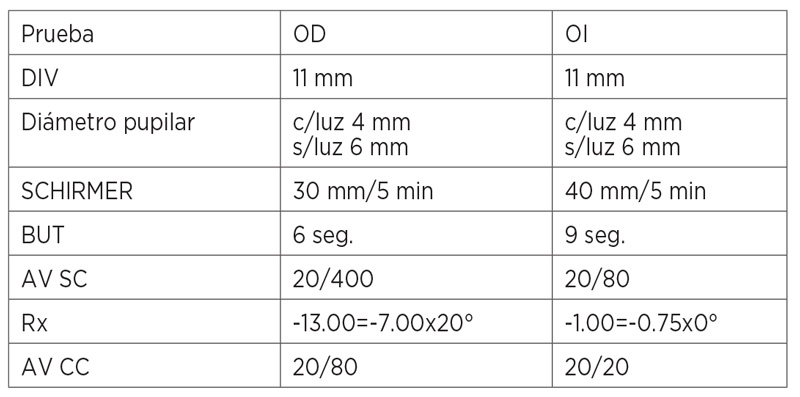
De acuerdo con la arquitectura corneal del ojo derecho, se adaptó un lente de contacto RGP de diseño tricurvo, para formar la mejor relación LC-córnea con la finalidad de preservar las condiciones de salud ocular existentes. El lente de contacto tricurvo se apoya suavemente sobre el ápice del cono eliminando el efecto astigmático en el paciente y por medio de la CIP y la CPP se logra estabilidad del mismo sobre la córnea. El lente al parpadeo del paciente mostró un movimiento óptimo que permitió un oportuno intercambio lagrimal, que incluye la entrada de oxígeno y salida de bióxido de carbono para evitar problemas de hipoxia e hipercapnia y, por lo tanto, edema corneal por uso del lente de contacto. La AV con esta adaptación fue de 20/30. Las condiciones corneales del ojo izquierdo permitieron adaptar un lente de contacto RGP de diseño esférico, observándose en el fluorogama la zona central de ligera depresión en la superficie corneal, también se mostró al parpadeo un movimiento adecuado que garantiza el intercambio lagrimal óptimo para conservar la salud ocular del paciente. La AV lograda fue de 20/20.
Discusión
La progresión del QC en encurvamiento es de 1D/6 meses con pérdida de espesor de 30 micras en el mismo lapso, además de baja de AV e inestabilidad refractiva.10 Las aberraciones de alto orden, principalmente las aberraciones esférica y en coma, se presentan en los diferentes estadíos del QC, dichas aberraciones al ser cuantificadas en la cara anterior de la córnea, excluyendo las aberraciones intraoculares, son una herramienta para clasificar al queratocono, asociándose a los valores queratométricos y paquimétricos. 11 12 Contrastando con lo anteriormente descrito, en este caso se espera que debido a la ablación LASIK en la córnea derecha, los valores de las aberraciones no coincidan con lo establecido.
A medida que avanza el QC y la AV disminuye, el mejor tratamiento es a base de L.C. RGP. La disminución del factor de resistencia corneal es el cambio biomecánico que ocurre en el queratocono.5 El edema corneal puede presentarse en usuarios de L.C. RGP por hipoxia o hipercapnia, por mala elección de diseño y/o material del lente. 12
Se pueden utilizar diferentes indicadores cuantitativos topográficos, como el Sim K´s Astig, Max:, Min: y el ángulo kappa, para determinar la progresión del queratocono, desde el estadío subclínico al grado más avanzado del mismo. Los cambios más significativos de la enfermedad ectásica corneal se dan durante el periodo de vida más activo de la misma, que es dentro de los primeros 5 años a partir de su diagnóstico. 13 La tasa de cambio queratométrico de la progresión es de 0.78+/-0.99 D/6 meses.14 Los L.C. RGP multicurvos, disminuyen la progresión del queratocono hasta 4.26 D en 22.6 meses. 15 Para este caso se utilizaron los indicadores topográficos Max: y paquimétricos centrales para establecer la progresión del queratocono, obteniendo una tasa de encurvamiento de 1.16 D/12 meses, con déficit paquimétrico de 7.8 micras/12 meses en OD y aplanamiento de 0.025 D y pérdida de espesor de 3.2 micras/12 meses en OI, mostrando los cambios más significativos de la ectasia en los primeros 8 años a partir del diagnóstico. Es necesario prestar cuidadosa atención en el seguimiento topográfico con el uso de los L.C. RGP, ya que pueden ser factor para estabilizar o detener la progresión del queratocono.
Conclusiones
El tratamiento de pacientes con queratocono es mediante la adaptación de L.C. RGP, en el 80% de los reportes de casos.1 En este caso clínico se adaptaron L.C. RGP, en ojo derecho de diseño tricurvo y en ojo izquierdo diseño esférico, con los que se mejoró la AV del paciente, también con el propósito de mantener sus condiciones corneales estables y tratar de estabilizar o detener la progresión de los queratoconos.
Se observó que en promedio anual, la córnea del ojo derecho manifiesta un encurvamiento de 1.16 D y una pérdida de espesor de 7.8 micras, mientras que la córnea del ojo izquierdo se aplana 0.025 D y tiene una pérdida de espesor de 3.2 micras pasando por un proceso de debilitamiento en la estructura corneal al momento.
La diferenciación de los queratoconos del paciente en comportamiento es sustancial, basándose en los datos encontrados y analizados de cada córnea, mediante la metodología de aproximaciones matemáticas, demostrándose la bilateralidad, asimetría y la progresión de la enfermedad corneal.
Lo recomendable para el seguimiento topográfico del paciente con queratocono es al término de 12 meses 14, con estudios complementarios como: OCT y aberrometría, para observar si se presentan o no cambios corneales y refractivos.
Bibliografía.
Ojos sanos, American Academyc of Ophthalmology, (consultado el: 10 de Diciembre del 2014) LASIK—Cirugía Ocular con Láser http://www.geteyesmart.org/eyesmart/anteojos-lentes-de-contacto-lasik/lasik.cfm.
Departamento de Cirugía Universidad Autónoma de Barcelona Cambios en la morfología corneal tras Crosslinking TRABAJO DE INVESTIGACIÓN Septiembre 2010.
Jimenez del Rio B, Cabezón Martínez L, Casa PascualP,. (2012). Patrones topograficos en el queratocono clínico. 15/01/20015, de Hospital Clínico Universitario Lozano Baeza Sitio web: http://www.facoelche.com/noticias/trabajos-presentados-premio-fernando-martinez-sanz-2012/
Nuria Garzon, Francisco Poyales Galan. (2010). ORBSCAN: mapas TOPOGRÁFICOS. 15/01/20015, de Gaceta óptica Sitio web: http://www.bing.com/search?q=ORBSCAN%.
Alió J, García Lledó. (2004). Lentes de contacto en queratocono. 1/01/20015, de Revista española de contactología Sitio web: http://dev2.elsevier.es/es-revista-archivos-sociedad-espanola-oftalmologia-296-seccion-articulos-originales-90000560-pg-2
Rojas Yepes, J. G. (2013). Queratocono subclínico. Ciencia y Tecnología para la Salud Visual y Ocular, 11 (2), 137-144.
SUNITA AGARWAL, M.S.;D.O.;F.S.V.H., Athiya Agarwal,M.S.;D.O., AMAR AGARWAL, M.S.;F.R.C.S.;F.R.C.Ophth. Lasik, Presente y Futuro, Ablación a la medida con frente de onda, Editor en jefe Benjamín F. Boyd, M.D., F.A.C.S., Edición en Español, 2001 por HIGHLIGHTS OF OPHTHALMOLOGY.
Torres Soriano K.E , Ruiz-Quintero N, . Tackman Naranjo R ,Aberraciones de alto orden en ojos con queratocono, medidas mediante el análisis de frente de onda Hatmann-Shak, Rev Mex Oftalmol; Marzo-Abril 2009; 83(2):100-105.
Pallikaris IG. Cataract Refract. Surg., 2001 Nov:27 (11):1976-802. Cataract Refract. Surg.,
Alió J, Corneal higher order aberrations: a method to grade keratoconus. Shabayek MH. 2006, Jun;22(6):539-45.
Del Castillo Ruiz A, Hernández Quintola E. Aberraciones corneales de alto orden ¿Un método para graduar al queratocono? Rev. Mex. De Oft., Noviembre-Diciembre 2008, 82(6):369-375.
Duran de la Colina J.A. (2002). 6 EFECTOS DE LAS LENTES DE CONTACTO EN LA FISIOLOGIA CORNEAL. 1/01/20015, de hospital DE OFTALMOLOGIA Sitio web: http://www.oftalmo.com/publicaciones/lentes/cap6.
Jin A Choi and Man Soo Kim, Progression of keratoconus by longitudinal Assessment with Corneal Topography, Invest Ophthalmol Vis Sci. 2012 Feb 23;53(2):927-35. doi: 10.1167/iovs.11-8118.
Kim H., Joo CK, Measure of Keratoconus progression using Orbscan II, J Refract Surg, 2008, Jun: 24 (6):600-5
Hwang JS, Lee JH, Wee WR, Kim MK. Effects of multicurve RGP Contact Lens Use on Topographic Changes in Keratoconus, Korean J Ophthalmol. 2010 Aug;24(4):201-6. doi: 10.3341/kjo.2010.24.4.201. Epub 2010 Aug 3.




















