Por. Patricia E. García A. OD.MsAs.
Editora Clínica Revista 20/20
Definición y Epidemiología
El queratocono es reconocido como la ectasia corneal más frecuente. Se trata de una patología progresiva que afecta la córnea, llevándola a un adelgazamiento paulatino y a la vez a una protrusión que altera su curvatura normal. Esta alteración de la córnea genera un astigmatismo irregular, así como el desarrollo de miopía, lo cual repercute negativamente en la agudeza visual y la calidad de vida de quienes la padecen.
En cuanto a su epidemiología, la prevalencia del queratocono a nivel mundial se sitúa entre 1:375 y 1:2000 personas. Cabe destacar que esta afección presenta una incidencia marcadamente superior en la población joven, donde suele manifestarse de manera bilateral y asimétrica, iniciando comúnmente en la pubertad y evolucionando de forma variable entre los individuos.
Prevención y diagnóstico precoz
El manejo y la prevención del queratocono han experimentado avances significativos en los últimos años, con un enfoque en la detección precoz, la estabilización de la progresión y la rehabilitación visual individualizada para frenar su progresión.
En este contexto, el optometrista asume un rol fundamental como el primer profesional de la salud visual en contacto con el paciente. Su intervención se centra en detectar las manifestaciones clínicas características, incluso en etapas subclínicas o frustras, correlacionándolas con los síntomas que motivan la consulta, tales como la inestabilidad refractiva o el deterioro de la calidad visual. Ante la firme sospecha de ectasia corneal, la remisión al oftalmólogo es obligatoria para garantizar un manejo interdisciplinar adecuado.
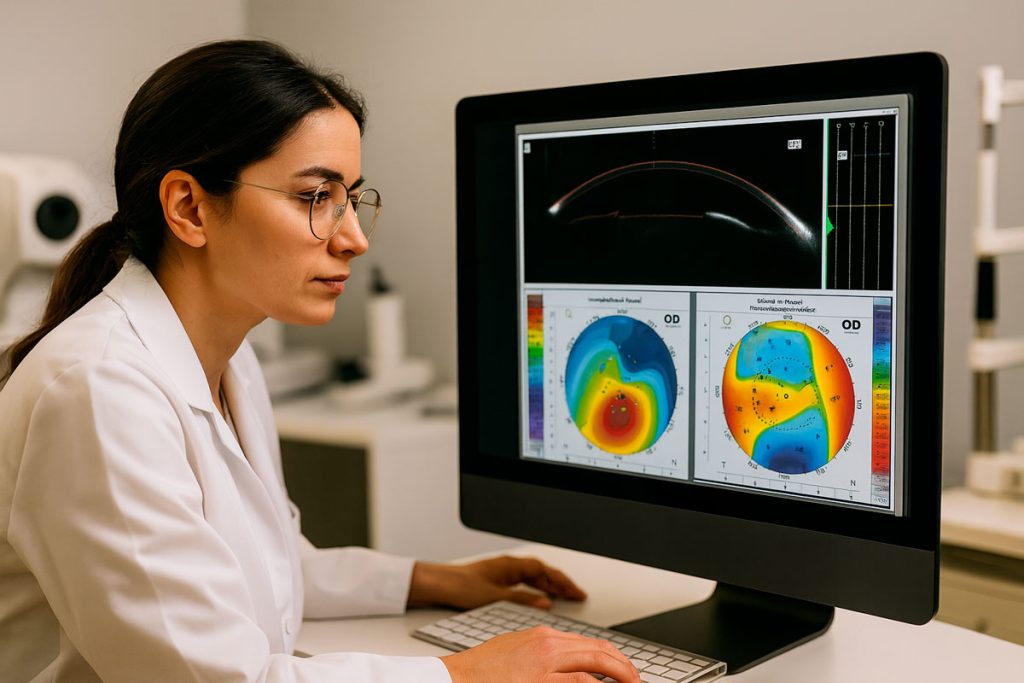
En prevención y diagnóstico precoz, la integración de tecnologías como la topografía y tomografía corneal, el análisis biomecánico y el desarrollo de algoritmos de inteligencia artificial permite una identificación más temprana y precisa de la enfermedad, así como una mejor predicción de su progresión1. Además, los estudios genéticos recientes han abierto la puerta a futuras estrategias de terapia génica 2, y el papel que juega el microbiota en su evolución 3.
La detección precoz del queratocono es crítica y constituye el pilar de la medicina preventiva moderna en oftalmología. Un diagnóstico temprano no solo permite iniciar un manejo óptico más preciso, sino que, garantiza que el paciente pueda acceder a tratamientos de estabilización como el Cross-linking Corneal (CXL) antes de que la ectasia progrese hasta el punto de contraindicar la intervención.

Cribado y signos de alerta
El profesional de la visión debe emplear las técnicas tradicionales de manera rigurosa para identificar los primeros signos sutiles de la enfermedad. Entre las manifestaciones características se encuentra el reflejo retinoscópico en “sombra en tijera” y una refracción inestable que muestra aumentos progresivos de miopía y astigmatismo. En estos casos se debe activar una alarma clínica inmediata y justificar la realización de un estudio topográfico completo para descartar queratocono. Además, una anamnesis detallada debe correlacionar la inestabilidad visual o los signos clínicos con hábitos potencialmente agravantes, como el frotamiento ocular, incluso en pacientes con buena agudeza visual aparente (queratocono subclínico).
Herramientas de imagen avanzada
Si bien la topografía corneal es crucial para detectar cambios tempranos en la cara anterior de la córnea, la tomografía corneal es indispensable para el diagnóstico avanzado. Estos dispositivos permiten la visualización de la cara posterior de la córnea y la medición detallada de la paquimetría, áreas donde la ectasia suele manifestarse primero, incluso antes de que existan cambios topográficos significativos en la superficie anterior.
Pero, más allá del diagnóstico temprano, la intervención del profesional de la visión se extiende a la modificación de factores de riesgo ambientales y al establecimiento de protocolos de seguimiento riguroso para evitar la progresión de la enfermedad.

Control del frotamiento ocular y la posición prona
El frotase permanentemente los ojos representa un factor comportamental que puede acelerar la progresión del queratocono. El estrés mecánico directo y la posible elevación de la presión intraocular generados por el frotamiento repetitivo pueden contribuir tanto al adelgazamiento corneal como a la desestabilización biomecánica, lo que refuerza la importancia de la prevención y el manejo proactivo de este corregir este hábito en los pacientes 4.
La posición prona al dormir es un factor de riesgo recientemente identificado que puede influir en la lateralidad de la afección, ya que la presión continua (el peso de la cabeza) puede debilitar la córnea, haciéndola más vulnerable al frotamiento ocular.
El impacto de este hábito es particularmente grave en pacientes con alergias y con síndrome de Down, quienes son propensos a ser frotadores crónicos y presentan un mayor riesgo de desarrollar Hydrops corneal, una complicación severa que produce cicatrices leucomatosas permanentes.
Contactología especializada
Cuando la corrección con gafas ya no proporciona una agudeza visual satisfactoria debido a las aberraciones de alto orden (HOA) generadas por la córnea irregular, la contactología especializada se convierte en la principal intervención optométrica no quirúrgica.
Los lentes esclerales ofrecen una corrección visual nítida y uniforme gracias a la formación de una nueva superficie refractiva, dado que el espacio entre el lente y la córnea se llena de un reservorio lagrimal que neutraliza las irregularidades y elimina las distorsiones propias de las aberraciones de alto orden (HOA). Este diseño evita el contacto directo con la córnea, proporcionando mayor comodidad respecto a los lentes rígidos permeables al gas (RPG) tradicionales. Además, la adaptación de lentes esclerales mejora notablemente la agudeza visual y la calidad de vida del paciente.
Innovaciones en diseño y adaptación (Free-Form)
Los avances en la adaptación de lentes esclerales se centran en la personalización extrema. La incorporación de herramientas diagnósticas avanzadas, como el mapeo ocular en 3D y las mediciones dinámicas de frente de onda, permite a los profesionales adaptar lentes hechas a medida para cada superficie ocular única.
Los diseños personalizados (Free-Form) son ahora posibles gracias a las imágenes de alta resolución. Estos diseños permiten que el lente se adapte con precisión a la compleja geometría de la córnea irregular, tomando en cuenta cada curva y elevación. Este enfoque maximiza el confort, la estabilidad biomecánica y la calidad visual.
Factores sistémicos asociados al queratocono
La evidencia más reciente, trasciende la clasificación tradicional de considerar el queratocono una condición ocular localizada. Diversos estudios sugieren que el queratocono debe ser considerado como una manifestación local de una enfermedad sistémica, lo que amplía el enfoque sobre su etiopatogenia y manejo.
La patogénesis del queratocono se entiende cada vez más como el resultado de una interrelación y sinergia entre factores sistémicos (constitucionales o genéticos) y factores ambientales (locales o mecánicos). Por lo tanto, el queratocono debe considerarse como una enfermedad con múltiples componentes: un trastorno genético, bioquímico, biomecánico y ambiental 5.
En este sentido, los factores sistémicos (como la genética, la inflamación crónica o las características biomecánicas) establecen una córnea vulnerable. Los factores ambientales (principalmente el frotamiento ocular) actúan como el trauma repetido y focalizado que supera la resistencia debilitada de la córnea, provocando la deformación y el adelgazamiento progresivo característicos del queratocono.
En conclusión, el abordaje integral del queratocono requiere comprender tanto los factores oculares como los sistémicos implicados en su desarrollo y progresión. La combinación de innovaciones en contactología especializada y el reconocimiento de su naturaleza multifactorial permite ofrecer una atención más personalizada y efectiva. Mantenerse actualizado sobre los avances científicos y tecnológicos es esencial para garantizar el mejor pronóstico visual y calidad de vida en quienes viven con esta condición.
Referencias:
- Bui AD, Truong A, Pasricha ND, Indaram M. Keratoconus Diagnosis and Treatment: Recent Advances and Future Directions. Clin Ophthalmol. 2023 Sep 16;17:2705-2718. doi: 10.2147/OPTH.S392665. PMID: 37736107; PMCID: PMC10511017.
- Deshmukh R, Ong ZZ, Rampat R, Alió Del Barrio JL, Barua A, Ang M, Mehta JS, Said DG, Dua HS, Ambrósio R Jr, Ting DSJ. Management of keratoconus: an updated review. Front Med (Lausanne). 2023 Jun 20;10:1212314. doi: 10.3389/fmed.2023.1212314. PMID: 37409272; PMCID: PMC10318194.
- Shawer R, Solomon A. Unraveling the immune axis of ocular surface microbiota in keratoconus. Curr Opin Allergy Clin Immunol. 2025 Oct 1;25(5):395-403. doi: 10.1097/ACI.0000000000001098. Epub 2025 Aug 1. PMID: 40747954.
- Raad E, Sukkarieh G, Helou J, Waked C, Sahyoun JY, Khazzaka A, Waked N. Eye rubbing, pillow contact, and corneal endothelial cell density. J Fr Ophtalmol. 2025 Nov 3;48(10):104673. doi: 10.1016/j.jfo.2025.104673. Epub ahead of print. PMID: 41187469
- Pederzolli, M., Procopio, F., Tombolini, B., Marra, S., De Micheli, M., Bandello, F., & Ferrari, G. (2025). Keratoconus: The Local Manifestation of a Systemic Disease? Journal of Clinical Medicine, 14(13), 4587. https://doi.org/10.3390/jcm14134587


